
Врач – гастроэнтеролог, терапевт, к.м.н., доцент
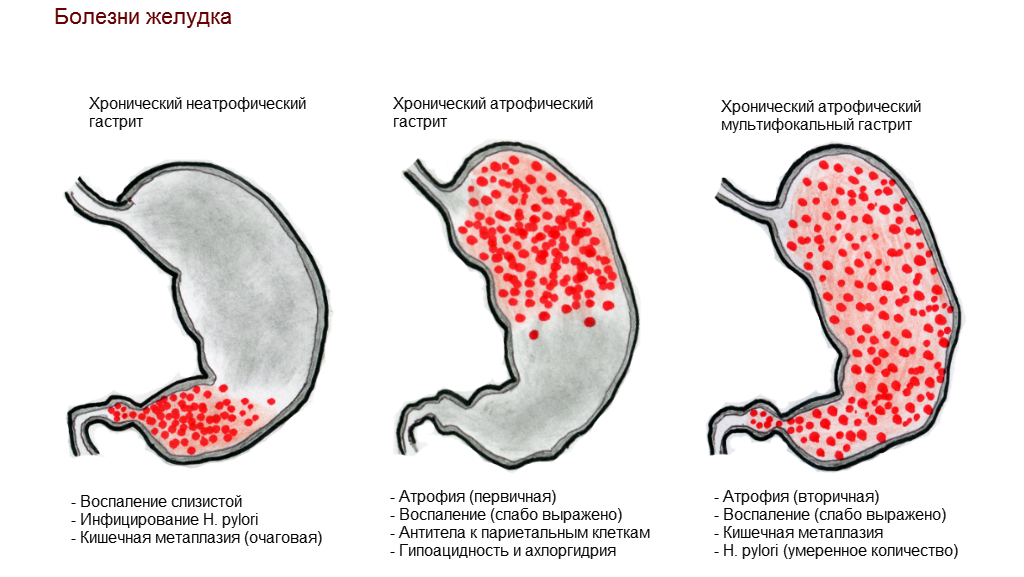
Аутоиммунный атрофический гастрит (гастрит тип А) - это иммунное, неинфекционное воспаление слизистой оболочки желудка, возникающее в результате выработки антител в организме против собственных клеток желудка.
Причина аутоиммунного гастрита неизвестна. Механизм развития заболевания:
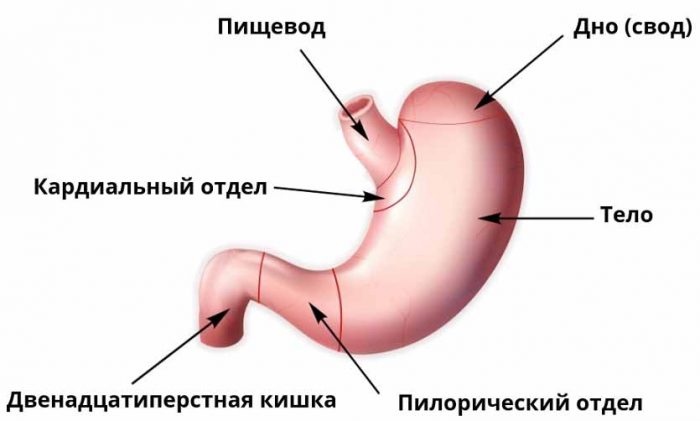
Факторами риска аутоиммунного гастрита являются:
Важно отметить, что наличие фактора риска не означает, что у человека появится это заболевание. Он лишь увеличивает шансы по сравнению с человеком без факторов риска. Кроме того, отсутствие фактора риска не означает, что человек не заболеет аутоиммунным гастритом.
Ранняя клиническая картина часто бывает скрытой БЕЗ каких–либо жалоб
Диагноз аутоиммунного гастрита ставится комплексно на основании результатов анализа крови, серологического исследования крови для выявления антител, гастроскопии с заключением биопсии (описание клеток желудка):
Очень важно проводить контроль ФГДС на аппарате высокого разрешения – в этом случае врач лучше находит «изменившиеся клетки» и берет из подозрительных участков прицельную биопсию, что улучшает диагностику и позволяет избежать забора большого количества биоптатов.
В нашей клинике можно провести все необходимые диагностические процедуры, в том числе ФГДС на аппарате экспертного класса При обнаружении новообразований – проводится эндоскопическое лечение или операция на желудке
У пациентов с аутоиммунным гастритом основные последствия связаны с дефицитами железа и витамина В12, а также с повышенным риском новообразований желудка. Анемию можно успешно лечить заместитеьными препаратами. Распространенность неоплазии желудка у пациентов с пернициозной анемией, как сообщается, составляет около 1-3% для аденокарциномы и 1-7% для карциноида желудка.

Врач – гастроэнтеролог, терапевт, к.м.н., доцент
Оставьте номер — администратор свяжется с вами в ближайшее рабочее время.
